В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Название «контагиозный» означает «заразный», и раньше это заболевание именовалось как «заразительный моллюск». Слово «моллюск» не означает, что высыпания на коже связаны с проникновением животных класса Моллюски. Дело в том, что форма вирусных частиц, которые определяются под микроскопом, напоминает форму моллюсков, отсюда и название этого заболевания.
Причины появления контагиозного моллюска?
Вирус контагиозного моллюска принадлежит к семейству поксвирусов. Он поражает исключительно кожу. Инкубационный период после попадания вируса в кожу длится от 2 недель до 2 месяцев.
Чаще всего у детей вирус передается при прямом контакте, например во время игры или между детьми в одной семье. В детских учреждениях возможны эпидемические вспышки болезни. У взрослых людей, вирус передается нередко, при сексуальных связях. Так же возможен путь передачи через общие предметы гигиены (полотенце, губка, мочалка).
Симптоматика
При инфицировании специфическая клиническая картина может проявиться в срок от двух недель до двух месяцев.
Основные симптомы, которые выделяет врач-дерматолог при физикальном осмотре пациента:
- Характерная локализация высыпаний: у взрослых при заражении половым путем – аногенитальная и близлежащая область; у детей и взрослых, инфицированных бытовым путем – лицо, шея, тыльная часть кистей рук и другие части тела кроме стоп и ладоней.
- Одномоментное появление новообразований с последующим ростом.
- Вид высыпаний: папулы телесного или более темного цвета с углублением в центре, выступающие над поверхностью кожи, наполненные содержимым, которое выделяется при надавливании в виде творогообразной массы.
- Изменения цвета и формы: новообразования могут приобретать восковой или розовый оттенок, перламутровые разводы, плотная консистенция с ростом папулы смягчается.
- Изменения кожного покрова чаще всего не наблюдается, изредка появляется воспалительный ободок вокруг папулы.
- Размер и интенсивность высыпаний с разнообразными характеристиками – от редко разбросанных единичных папул до значительных участков поражения, с новообразованиями диаметром от 1 до 10 мм.
- Болевые или иные дискомфортные ощущения не наблюдаются, в редких случаях могут быть жалобы на зуд.
Возможность самозаражения также является симптоматическим для этой инфекции. Расчесывая высыпания, выдавливая их содержимое или просто дотрагиваясь до них, инфицированный человек переносит вирус на другие участки тела.
Несмотря на то, что заболевание не доставляет значительных неудобств, и в большинстве случаев может исчезнуть даже без лечения, медицинская помощь может предотвратить инфицирование новообразований, вторичное инфицирование вирусом, распространение папул в процессе самозаражения.
Очень опасно слияние высыпаний, в процессе которого образуется неровная поверхность диаметром до 50 мм, которая легко травмируется, инфицируется с образованием гнойного экссудата и язв. Наличие папулы в области век может стать причиной конъюнктивита. Особенно это характерно для маленьких детей, которым сложно объяснить последствия травмирования папулезных узелков.
Немаловажное значение для сохранения психологического комфорта имеет возможность устранить высыпания как неприятный косметический дефект, не дожидаясь самоизлечения, которое может отодвинуться на несколько лет.
Существуют несколько атипичных форм этой вирусной инфекции, клиническая картина которых отличается от типичной. Они встречаются редко, а терапевтические методики одинаковы для всех форм заболевания.
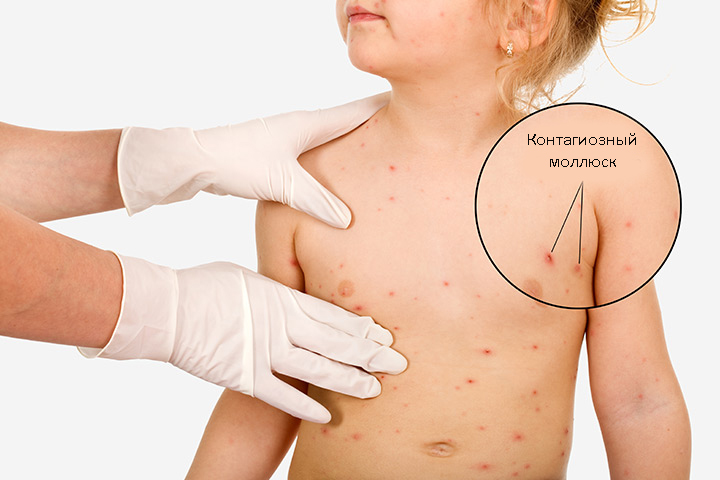
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
Первичное кожное изменение — это твердый гладкий бугорок, имеющий цвет кожи или светлее, диаметром 1–5 мм (у лиц с иммунодефицитом >5 мм [так наз. гигантский моллюск]); на существующих продолжительное время кожных изменениях может быть центральное, видимое особенно при сильном боковом свете, характерное углубление; иногда изменение окружено бесцветным или красным ободком.
У лиц без иммунодефицита регистрируется 1–30 элементов; у молодежи и взрослых чаще всего на внутренней поверхности бедер, внешних половых органах, в лобковой и гипогастральной области; у детей младшего возраста на лице, веках, туловище и конечностях; у лиц с иммунодефицитом возможны диссеминированные изменения, множественные (даже несколько сотен кожных изменений). В основном жалобы отсутствуют, редко дискомфорт в период исчезновения изменений (при сопутствующем интенсивном воспалении или экземе).
У лиц без иммунодефицита заболевание, как правило, проходит самостоятельно в течение 6–18 мес., редко до 4 лет. В период выздоровления возможна воспалительная реакция в области изменения (сенситивная эритема, раздражение) — свидетельствует об активном клеточном иммунологическом ответе (клиническая манифестация выздоровления). После заживления могут остаться углубления, которые со временем исчезают или оставляют точечные рубцы.
Может происходить аутоинокуляция, вторичное бактериальное инфицирование (особенно при расцарапывании изменений) и рубцевание.
Консультация и лечение у врача
У пациентов со сниженным иммунитетом, например, из-за СПИДа или приема иммунодепрессантов, повреждение кожи может характеризоваться появлением очень больших бляшек, осложняться присоединением бактериальной инфекции, сопровождаться нагноением и расчесами. Если такие узелки появляются в зоне век, они приводят к появлению коньюнктивита или кератита.
Диагноз обычно легко устанавливается специалистом в дерматологии или венерологии на основании типичной для этой болезни узелковой сыпи, которая может присутствовать на коже тела или гениталиях недели или даже месяцы. В белом творожистом содержимом узелков при исследовании под электронным микроскопом обнаруживаются частицы вируса. Врач- специалист в дерматологии или венерологии может предложить пациенту дополнительное обследование, так как контагиозный моллюск часто сопровождается другими заболеваниями, передающимися половым путем или ВИЧ-инфекцией.
Современная медицина обладает эффективными техниками для терапии этого заболевания, заключающимися в удалении или разрушении патологических узелков и вируса, а также фармакологическими препаратами.
Лечение
Основная сложность лечения данного заболевания связана с тем, что его возбудитель – это ДНК-содержащий вирус. На данный момент эффективные лечебные мероприятия против подобной инфекции не разработаны, в связи с этим больные получают симптоматическое лечение и терапию, направленную на улучшение местного и общего иммунитета. Для этого назначается нормализация режима дня, рациональное питание, регулярное пребывание на свежем воздухе, курсовой прием поливитаминных препаратов.
Лечение контагиозного моллюска у детей основано на использовании противовирусных средств. В основном они применяются местно в виде мазей, кремов и только в тяжелых случаях возникают показания к проведению системной противовирусной терапии.
Профилактика
Профилактика заключается в соблюдении правил личной гигиены жилищ. Тщательная обработка игрушек ребенка дезинфицирующим раствором, своевременное подстригание ногтей и ежедневная смена постельного белья помогут устранению источника заражения. Также требуется частая влажная уборка помещения для устранения частичек моллюска вместе с пылью. Нательное белье, которое может служить источником повторного инфицирования, перед каждой сменой необходимо тщательно обрабатывать утюгом.
Для взрослых, локализация моллюсков у которых, как правило, сосредоточена в зоне гениталий, актуальна частая смена нижнего белья.
При наличии в семье одного больного в первую очередь требуется предотвратить заражении остальных членов семьи. Для этого стоит ограничить пользование одним комплектом гигиенических принадлежностей: мочалок, полотенец и мыла. При пользовании общими вещами, например, пультами от телевизора или другими бытовыми приборами или сантехникой требуется их ежедневная обработка дезинфицирующим раствором.
На весь период лечения категорически противопоказаны ванны и посещение бассейна. Вода – оптимальная среда для распространения моллюска, способная поддерживать его жизнеспособность длительное время. Один больной может стать источником вспышки заболевания. Гигиенические процедуры, которые, естественно, нельзя полностью прекращать, рекомендуется проводить под проточной водой душа, а не при погружении в ванну.